Investigadores del Instituto Tecnológico de Massachusetts (MIT) han desarrollado una nueva rodilla biónica que puede ayudar a las personas con amputaciones por encima de la rodilla a caminar más rápido, subir escaleras y evitar obstáculos con mayor facilidad que con una prótesis tradicional.
A diferencia de las prótesis en las que el muñón se coloca dentro de un encaje, el nuevo sistema se integra directamente con el tejido muscular y óseo del usuario, lo que ofrece al usuario más seguridad y mayor control del movimiento.
Además, los participantes del estudio clínico que probaron las prótesis dijeron que sentían la rodilla como parte de su propio cuerpo, lo que no es usual en las personas con amputaciones por encima de esta articulación.
“Una prótesis integrada en el tejido, anclada al hueso y controlada directamente por el sistema nervioso, no es simplemente un dispositivo inerte y separado, sino más bien un sistema cuidadosamente integrado en la fisiología humana, que ofrece un mayor nivel de encarnación protésica”, defiende Hugh Herr, codirector del Centro K. Lisa Yang para la Biónica del MIT y autor principal del nuevo estudio.
Los detalles del estudio clínico fueron publicados en Science.
Retroalimentación sensorial
En una amputación tradicional, la relación entre los pares de músculos que se estiran y contraen se ve afectada, y eso dificulta el trabajo del sistema nervioso, que no detecta la posición ni la velocidad de contracción muscular.
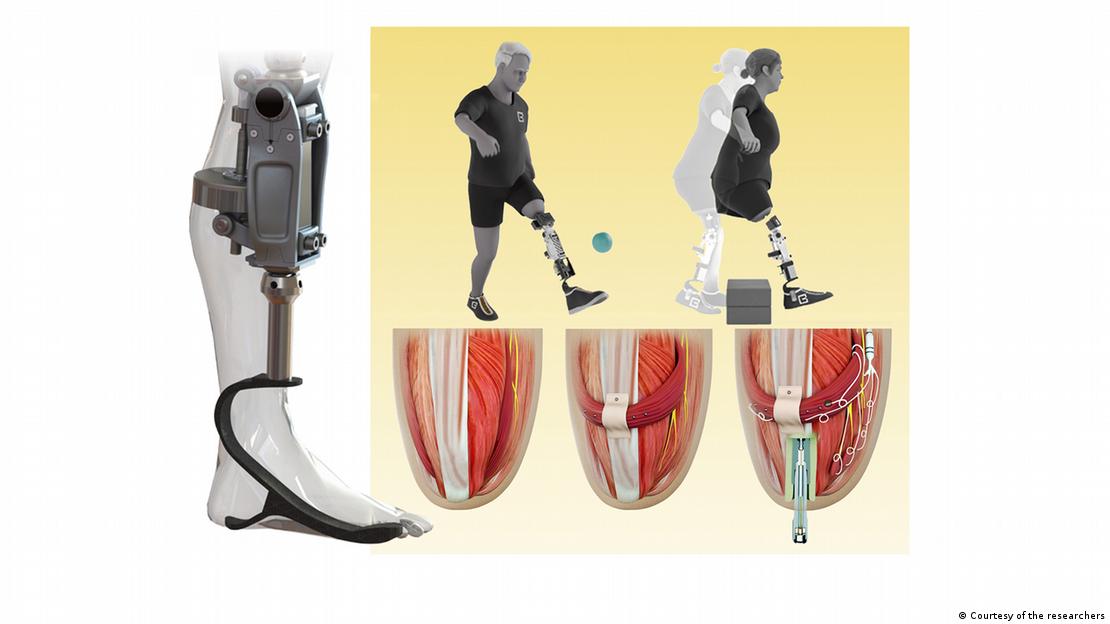
Con el nuevo enfoque quirúrgico desarrollado por Herr y su equipo, el interfaz mioneuronal agonista-antagonista (AMI), los pares de músculos se vuelven a conectar durante la cirugía y siguen comunicándose entre sí.
Esta retroalimentación sensorial ayuda al usuario de la prótesis a decidir cómo mover la extremidad y genera señales eléctricas que pueden utilizarse para controlar la prótesis.
En un estudio de 2024, los investigadores demostraron que las personas con amputaciones por debajo de la rodilla que se sometieron a la cirugía AMI caminaban más rápido y sorteaban obstáculos de forma mucho más natural que las personas con amputaciones tradicionales por debajo de la rodilla.
En el nuevo estudio, los investigadores ampliaron el enfoque para atender mejor a las personas con amputaciones por encima de la rodilla.
Para ello, insertaron una varilla de titanio en el hueso femoral residual en el lugar de la amputación, un implante que permite un mejor control mecánico y una mayor capacidad de carga que una prótesis tradicional.
Además, el implante contiene 16 cables que recogen información de los electrodos situados en los músculos AMI dentro del cuerpo, lo que permite una transducción más precisa de las señales procedentes de los músculos.
Este sistema integrado en el hueso, conocido como e-OPRA, transmite las señales AMI a un nuevo controlador robótico desarrollado específicamente para este estudio. El controlador utiliza esta información para calcular el par necesario para mover la prótesis de la forma que el usuario desea.
“Estamos cargando directamente el esqueleto, que es la parte del cuerpo que se supone que debe cargarse, en lugar de utilizar encajes, que son incómodos y pueden provocar frecuentes infecciones cutáneas”, afirma Tony Shu, investigador del MIT y autor principal del estudio.
Estudio clínico: diseño, grupos y resultados en movilidad
El estudio, dirigido por Hugh Herr, profesor y codirector del Centro K. Lisa Yang de Biónica del MIT, incluyó diecisiete participantes distribuidos en tres grupos: dos recibieron el sistema combinado AMI y e-OPRA (PMO), ocho se sometieron solo a la cirugía AMI y siete utilizaron prótesis tradicionales. Todos probaron una prótesis de rodilla motorizada experimental desarrollada por el MIT.
Se evaluó la capacidad para realizar tareas como flexionar la rodilla en ángulos específicos, subir escaleras y superar obstáculos. Los usuarios del sistema PMO lograron el mejor desempeño, superando a los demás grupos. Según el MIT, estos datos evidencian que la integración directa con hueso y tejido no solo mejora el control mecánico, sino que optimiza la retroalimentación sensorial, facilitando movimientos más precisos y naturales.
Papel fundamental de la cirugía AMI y el sistema e-OPRA
La cirugía AMI mejora las amputaciones tradicionales al reconectar los músculos en pares opuestos, facilitando que el cerebro continúe recibiendo y enviando información sobre el movimiento y la posición de la extremidad residual. En 2024, el MIT demostró que la cirugía AMI mejora notablemente la movilidad en amputaciones por debajo de la rodilla, un resultado que impulsó su aplicación en amputaciones superiores.
El sistema e-OPRA complementa esta técnica mediante una varilla de titanio implantada en el hueso, que conecta cables a los músculos reorganizados. De este modo, las señales eléctricas corporales controlan la prótesis con mayor precisión, eliminando la necesidad de un encaje externo. Además, al sostenerse directamente en el esqueleto, la prótesis resulta más cómoda, estable y soporta mejor el peso del usuario.
El desarrollo de la rodilla biónica recibió elogios tanto de los líderes del proyecto como de expertos externos. Herr destacó que “una prótesis integrada en el tejido —anclada al hueso y controlada directamente por el sistema nervioso— no es simplemente un dispositivo inerte, sino un sistema integrado en la fisiología humana, permitiendo un mayor nivel de personificación protésica”. Bajo esta perspectiva, la prótesis deja de ser solo una herramienta y pasa a ser parte del propio ser.
Michael Goldfarb, profesor de ingeniería mecánica y director del Centro de Mecatrónica Inteligente de la Universidad de Vanderbilt, valoró especialmente el logro: “Este artículo representa la materialización de una visión que la comunidad científica ha tenido durante mucho tiempo: la implementación y demostración de una pierna robótica totalmente integrada fisiológicamente y controlada voluntariamente”. Resaltó además el reconocimiento que merece el equipo por alcanzar un objetivo tan ambicioso.
Uno de los puntos más innovadores del trabajo fue la evaluación de la sensación de encarnación. Los participantes respondieron preguntas sobre autonomía, percepción y representación corporal, como si sentían tener dos piernas, si consideraban la prótesis parte de sí mismos y si sentían que la controlaban. Los resultados reflejaron que los dos usuarios con el sistema PMO experimentaron notables mejoras en la sensación de agencia y pertenencia.
Herr resaltó la importancia de este avance: “Por muy sofisticados que sean los sistemas de IA de una prótesis robótica, el usuario la percibirá como una herramienta externa. Pero con esta integración tisular, cuanto más integrada esté, más probable será que considere que la prótesis forma parte de su cuerpo”.
Perspectivas, próximos pasos y validación clínica
El procedimiento AMI ya se utiliza de forma rutinaria en pacientes con amputaciones por debajo de la rodilla en el Hospital Brigham and Women’s y, según Herr, pronto podría convertirse en estándar para las amputaciones por encima de la rodilla. El sistema PMO aún requiere ensayos clínicos más extensos antes de obtener la aprobación de la Administración de Alimentos y Medicamentos (FDA) para su uso general.
El MIT estima que esta tecnología podría estar disponible en aproximadamente cinco años, tras obtener las validaciones necesarias. La información publicada por el MIT destaca que, si bien los resultados iniciales son prometedores, será clave ampliar los estudios para transformar la rodilla biónica integrada en el tejido en una opción accesible para miles de personas con amputaciones por encima de la rodilla.
Fuentes: DW, Infobae.



